Egal ob Sport, Ernährung Achtsamkeit oder Entspannung – die Nachfrage an Gesundheits-Apps steigt, besonders in Zeiten der COVID-19 Pandemie. Im Juli 2020 konnte ein weltweiter Download-Anstieg von Gesundheits-Apps von 65 % im Vergleich zu Januar 2020 verzeichnet werden. In Deutschland betrug der Zuwachs 30 % (Hootsuite et al. 2020). Doch nicht nur herkömmliche Gesundheits-Apps finden immer mehr Anwendung, auch der Staat setzt nun auf Innovation und Digitalisierung im Gesundheitssektor. Im Rahmen des Digitalen-Versorgungs-Gesetzes (kurz: DVG), das am 19. November 2019 in Kraft getreten ist, gibt es nun erstmalig „Apps auf Rezept“: sogenannte „Digitale Gesundheitsanwendungen“ (kurz: DiGA) (Bundesministerium für Gesundheit 2020). Doch was ist eine DiGA, was unterscheidet sie zu herkömmlichen Gesundheits-Apps und für wen sind sie überhaupt geeignet?
Was ist eine DiGA?
DiGA „sollen in der Versorgung durch Leistungserbringer unter anderem helfen, Erkrankungen zu erkennen, zu überwachen, zu behandeln oder zu lindern, sowie Verletzungen oder Behinderungen zu kompensieren oder Diagnose und Therapie zu unterstützen“ (Weckerling 2019, S. 580). DiGA sind dabei strikt von herkömmlichen Gesundheits-Apps zu unterscheiden, denn sie sind CE-gekennzeichnete Medizinprodukte, die die im SGB V § 33a festgelegten Anforderungen erfüllen müssen (AOK 2021; BfArM 2021b), darunter bspw. der nachgewiesene medizinische Nutzen (Weckerling 2019, S. 581). Weitere Kriterien neben den o. g. sind (Krüger-Brand und Haserück 2020, S. 1482):
- Die App lässt sich in die Risikoklasse I oder IIa einordnen
- Die Hauptfunktion der App basiert auf der digitalen Technologie
- Der medizinische Zweck wird wesentlich durch die digitale Technologie erreicht
- Der Patient nutzt die App allein oder gemeinsam mit dem Leistungserbringer
- Die App wurde vom Bundesministerium für Arzneimittel und Medizinprodukte (kurz: BfArM) ins DiGA-Verzeichnis aufgenommen.
Damit eine App also letztlich als DiGA eingestuft und ins DiGA-Verzeichnis aufgenommen werden kann, muss sie ein vom BfArM vorgeschriebenes Prüfverfahren erfolgreich durchlaufen (Abbildung 1) (BfArM 2021b). Dieses Prüfverfahren wird als sogenannter „Fast-Track“ bezeichnet, denn das BfArM bewertet jede App innerhalb von drei Monaten nach Antragseingang (BfArM o. J.). Neben der strengen Prüfung unterscheiden sich DiGA außerdem zu herkömmlichen Gesundheits-Apps dadurch, dass sie von Ärztinnen und Ärzten bzw. Psychotherapeutinnen und Psychotherapeuten verordnet werden können und von der Krankenkasse erstattet werden (Bundesministerium für Gesundheit 2021; AOK 2021).
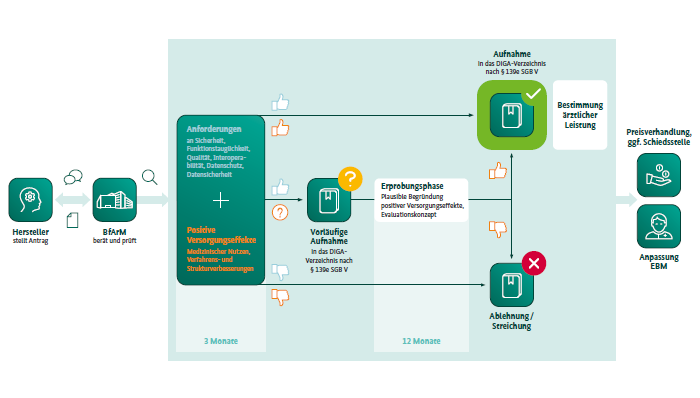
Quelle: BfArM, 2021b
Die Vielfalt an DiGA nimmt zu
Für wen sind DiGA nun geeignet? Bisher verzeichnete das BfArM zwar 68 Anträge für ein Prüfverfahren, davon sind bis dato jedoch erst 12 DiGA im offiziellen Verzeichnis veröffentlicht. 25 Anträge wurden zurückgezogen, 2 Anträge wurden negativ beschieden. Die gute Nachricht: 29 Anträge sind aktuell noch in Bearbeitung und haben somit noch die Chance ins DiGA-Verzeichnis aufgenommen zu werden (BfArM 2021b). Die bisher veröffentlichten 12 DiGA verteilen sich auf folgende Erkrankungen (BfArM 2021a):
- Depressive Störungen („deprexis®“ und „Selfapy“)
- Angst- und Panikstörung („Invirto“ und „velibra®“)
- Multiple Sklerose („elevida“)
- Tinnitus („Kalmeda“)
- Migräne („M-sense Migräne“)
- Malignome („Mika“)
- Schlaganfall („Rehappy“)
- Insomnie („somnio“)
- Rücken-, Knie- und Hüftschmerzen („Vivira“)
- Adipositas („zanadio“)
Beispiel: die DiGA „deprexis®“
Bei deprexis® handelt es sich um „ein interaktives onlinebasiertes Selbsthilfeprogramm zur Therapieunterstützung von Patienten mit Depressionen und depressiven Verstimmungen, die mindestens 18 Jahre alt sind“ (BfArM 2021a). deprexis® besteht aus zehn Modulen, die auf verschiedenen psychotherapeutischen Ansätzen, insbesondere der kognitiven Verhaltenstherapie, aufbauen. Jedes Modul ist dabei als Dialog gestaltet, sodass die Benutzer interaktiv in den Lernprozess einbezogen werden (BfArM 2021a; Meyer et al. 2009, S. 2–3). Die zehn Module decken dabei die folgenden Themenbereiche ab: Verhaltensaktivierung, kognitive Modifikation, Akzeptanz und Achtsamkeit, zwischenmenschliche Fähigkeiten, Entspannung, Bewegung und Veränderung des Lebensstils, Kindheitserfahrungen, positive Psychologie, emotionsfokussierte Interventionen und Traumarbeit sowie Psychoedukation (Meyer et al. 2009, 3). Die Wirksamkeit von deprexis® konnte in mehreren Studien nachgewiesen werden (Berger et al. 2011; Gräfe et al. 2020; Zwerenz et al. 2017; Schröder et al. 2014; Meyer et al. 2015).
Fazit
Der Einsatz von DiGA bietet vielerlei Chancen. Versorgungsengpässe, insbesondere in ländlichen Bereichen, die häufig sehr lange Wartezeiten für Termine bei einem Facharzt bzw. einer Fachärztin oder für eine Psychotherapie bedingen, können mithilfe von DiGA sinnvoll überbrückt werden (Albrecht, S. 20). Betroffene erhalten somit die Möglichkeit einer digitalen Betreuung. Anzumerken ist dabei jedoch, dass bestimmte DiGA, wie z. B. deprexis®, nicht für eine alleinige Nutzung vorgesehen sind. Zudem kann der Einsatz von DiGA die Adhärenz von Patientinnen und Patienten erhöhen (Kuhn und Amelung, S. 111). Dennoch steht die Entwicklung digitaler Interventionen noch am Anfang und es gibt „noch viel Luft nach oben“. Fischer (2020, S. 678–679) betont bspw. die Bedeutung der Evidenzbasierung als zentrale Basis für Bewertungsverfahren. Schrahe und Städter (2020, S. 717) kritisieren ebenfalls die Verschreibung von Gesundheits-Apps ohne Wirksamkeitsnachweis und sehen einen generellen Nachbesserungsbedarf im Kontext der Digitalisierung des Gesundheitssektors.
Literaturverzeichnis
Albrecht, Urs-Vito: Kurzfassung. In: Urs-Vito Albrecht (Hg.): Chancen und Risiken von Gesundheits-Apps. charismha. Hannover, S. 14–47.
AOK (2021): Digitale Gesundheitsanwendungen: Definition, Abgrenzung, Verordnung. Online verfügbar unter https://www.aok.de/gp/aerzte-psychotherapeuten/digitale-gesundheitsanwendungen, zuletzt geprüft am 18.04.2021.
Berger, Thomas; Hämmerli, Katja; Gubser, Nina; Andersson, Gerhard; Caspar, Franz (2011): Internet-based treatment of depression: a randomized controlled trial comparing guided with unguided self-help. In: Cognitive behaviour therapy 40 (4), S. 251–266. DOI: 10.1080/16506073.2011.616531 .
BfArM (o. J.): Das Fast Track Verfahren für digitale Gesundheitsanwendungen (DiGA) nach § 139e SGB V. Ein Leitfaden für Hersteller, Leistungserbringer und Anwender. Hg. v. Bundesinstitut für Arzneimittel und Medizinprodukte. Online verfügbar unter https://www.bfarm.de/SharedDocs/Downloads/DE/Service/Beratungsverfahren/DiGA-Leitfaden.pdf?__blob=publicationFile, zuletzt geprüft am 18.04.2021.
BfArM (2021a): DiGA-Verzeichnis. Hg. v. Bundesinstitut für Arzneimittel und Medizinprodukte. Online verfügbar unter https://diga.bfarm.de/de/verzeichnis, zuletzt geprüft am 18.04.2021.
BfArM (2021b): Digitale Gesundheitsanwendungen (DiGA). Hg. v. Bundesinstitut für Arzneimittel und Medizinprodukte. Online verfügbar unter https://www.bfarm.de/DE/Medizinprodukte/DVG/_node.html, zuletzt aktualisiert am 18.04.2021, zuletzt geprüft am 18.04.2021.
Bundesministerium für Gesundheit (2020): Ärzte sollen Apps verschreiben können. Gesetz für eine bessere Versorgung durch Digitalisierung und Innovation (Digitale-Versorgung-Gesetz – DVG). Online verfügbar unter https://www.bundesgesundheitsministerium.de/digitale-versorgung-gesetz.html, zuletzt geprüft am 18.04.2021.
Bundesministerium für Gesundheit (2021): Digitale Gesundheitsanwendungen. Online verfügbar unter https://www.bundesgesundheitsministerium.de/themen/krankenversicherung/online-ratgeber-krankenversicherung/arznei-heil-und-hilfsmittel/digitale-gesundheitsanwendungen.html, zuletzt geprüft am 18.04.2021.
Fischer, Florian (2020): Digitale Interventionen in Prävention und Gesundheitsförderung: Welche Form der Evidenz haben wir und welche wird benötigt? In: Bundesgesundheitsblatt, Gesundheitsforschung, Gesundheitsschutz 63 (6), S. 674–680. DOI: 10.1007/s00103-020-03143-6 .
Gräfe, Viola; Moritz, Steffen; Greiner, Wolfgang (2020): Health economic evaluation of an internet intervention for depression (deprexis), a randomized controlled trial. In: Health economics review 10 (1), S. 19. DOI: 10.1186/s13561-020-00273-0 .
Hootsuite; We Are Social; App Annie (2020): Digital use around the world in July 2020. Unter Mitarbeit von Simon Kemp. Online verfügbar unter https://wearesocial.com/blog/2020/07/digital-use-around-the-world-in-july-2020, zuletzt aktualisiert am 21.07.2020, zuletzt geprüft am 18.04.2021.
Krüger-Brand, Heike; Haserück, André (2020): Digitale Gesundheitsanwendungen: Apps auf Rezept ab August. In: Deutsches Ärzteblatt 117 (31-32). Online verfügbar unter https://www.aerzteblatt.de/archiv/214888/Digitale-Gesundheitsanwendungen-Apps-auf-Rezept-ab-August, zuletzt geprüft am 18.04.2021.
Kuhn, Bertolt; Amelung, Volker: Gesundheits-Apps und besondere Herausforderungen. In: Urs-Vito Albrecht (Hg.): Chancen und Risiken von Gesundheits-Apps. charismha. Hannover, S. 100–115.
Meyer, Björn; Berger, Thomas; Caspar, Franz; Beevers, Christopher G.; Andersson, Gerhard; Weiss, Mario (2009): Effectiveness of a novel integrative online treatment for depression (Deprexis): randomized controlled trial. In: Journal of medical Internet research 11 (2), e15. DOI: 10.2196/jmir.1151 .
Meyer, Björn; Bierbrodt, Julia; Schröder, Johanna; Berger, Thomas; Beevers, Christopher G.; Weiss, Mario et al. (2015): Effects of an Internet intervention (Deprexis) on severe depression symptoms: Randomized controlled trial. In: Internet Interventions 2 (1), S. 48–59. DOI: 10.1016/j.invent.2014.12.003 .
Schrahe, Dominik; Städter, Thomas (2020): Gesundheits-Apps auf Rezept und Forschung mit Gesundheitsdaten. In: Datenschutz und Datensicherheit 44 (11), S. 713–718. DOI: 10.1007/s11623-020-1355-4 .
Schröder, Johanna; Brückner, Katja; Fischer, Anja; Lindenau, Matthias; Köther, Ulf; Vettorazzi, Eik; Moritz, Steffen (2014): Efficacy of a psychological online intervention for depression in people with epilepsy: a randomized controlled trial. In: Epilepsia 55 (12), S. 2069–2076. DOI: 10.1111/epi.12833 .
Weckerling, Sarah (2019): Gesundheits-Apps jetzt auf der Überholspur? In: best practice onkologie 14 (12), S. 580–581. DOI: 10.1007/s11654-019-00186-3 .
Zwerenz, Rüdiger; Becker, Jan; Knickenberg, Rudolf J.; Siepmann, Martin; Hagen, Karin; Beutel, Manfred E. (2017): Online Self-Help as an Add-On to Inpatient Psychotherapy: Efficacy of a New Blended Treatment Approach. In: Psychotherapy and psychosomatics 86 (6), S. 341–350. DOI: 10.1159/000481177 .
Beitragsbild von „StockSnap“ auf Pixabay: https://pixabay.com/de/photos/stethoskop-medizinische-gesundheit-2617700/







