Die Medikamentenabhängigkeit scheint landesweit eine größere Problematik darzustellen als auf den ersten Blick sichtbar. Der Gebrauch von freiverkäuflichen, nicht-opioidhaltigen Schmerzmitteln erfolgt oftmals beiläufig und unbedacht. Ein besonderes Risiko besteht allerdings für Patienten mit einer anhaltenden Analgetika-Therapie durch Opioide, eine zu lange Dauer, hohe Dosierungen und inadäquate Indikationsstellung. Laut statistischen Zusammenfassungen belegt die Medikamentensucht unmittelbar nach der Nikotinsucht den 2. Platz und ist somit mehr verbreitet als der Alkoholabusus (Fricke, 2018). Es stellt sich die Frage, wie es zu einem schädlichen Abhängigkeitssyndrom kommen kann.
Definition Abhängigkeitssyndrom
In der ICD-10 ist der „Schädliche Gebrauch“ eine Diagnose, bei dem es bereits durch ein bestimmtes Konsumverhalten zu einer Gesundheitsschädigung gekommen ist. Die Diagnose des „Abhängigkeitssyndroms“ beschreibt einen Komplex von körperlichen und psychischen Phänomenen, bei dem der Konsum einer Substanz(klasse) einen höheren Stellenwert hat gegenüber ehemals höher bewerteten Verhaltensmustern. Ein relevantes Merkmal der Abhängigkeit ist das sogenannte craving. Als craving bezeichnet man den intensiven, wenig oder nicht beherrschbaren Wunsch bestimmte Substanzen (verordnet oder nicht verordnet) zu erlangen. Sowohl der schädliche Konsum als auch das Abhängigkeitssyndrom sind psychiatrisch behandlungsbedürftige Erkrankungen (Havemann-Reinecke & Degner, 2016, S. 38).

(Tabelle übernommen, Quelle: Havemann-Reinecke & Degner, 2016, S. 38)
Nicht-opioidhaltige Analgetika
Diese Substanzen wirken peripher und nicht zentral im Körper. Sie wirken schmerzlindernd, fiebersenkend und anti-entzündlich. Zu dieser Gruppe gehören z.B. nicht steroidale Anti-Rheumatika (NSAR) wie Acetylsalidylsäure (ASS), Diclofenac, Ibuprofen, Paracetamol und Metamizol. Besonders den Mischpräparaten wie ASS in Kombination mit Koffein oder Pseudoephedrin kommen hinsichtlich eines schädlichen Konsums eine große Bedeutung zu (Brühlmann, 2015, S. 38–39). Diese Art der Analgetika ist in den Apotheken frei verkäuflich und somit leicht zugänglich.
Opioid-Analgetika
Der Begriff Opioid beschreibt eine chemisch heterogene Gruppe von halb- und vollsynthetischen Substanzen, welche an Opioid-Rezeptoren wirksam sind. Zu diesen Substanzen werden Fentanyl, Oxycodon, Buprenorphin, Methadon, Tilidin und Tramadol gezählt (Havemann-Reinecke & Degner, 2016, S. 39). Abzugrenzen ist der Begriff der Opiate. Opiate sind psychoaktive Substanzen, die direkt vom Opium abstammen und morphinartige Strukturen besitzen (z.B. Morphin, Kodein). Opioid-haltige Analgetika sind Schmerz- und Betäubungsmittel mit einem hohen Suchtpotential (Havemann-Reinecke & Degner, 2016, S.39).
Neurobiologie und lerntheoretischer Anteil der Opioid-Abhängigkeit
Da sich Opioide an verschiedene Opioidrezeptoren binden, können sie aktivierend, aber auch hemmend wirken. Somit haben sie ein komplexes Wirk- und Nebenwirkungsspektrum (Havemann-Reinecke & Degner, 2016, S.39). Aufgrund verschiedener pharmakodynamischer Effekte an unterschiedlichen Opioidrezeptoren können viele ungünstige Entwicklungen entstehen. Durch euphorisierende, antidepressive-angstlösende Effekte, über die das Belohnungssystem aktiviert wird, kann auch eine Suchtentwicklung angestoßen werden. Ebenso können sie Dysphorie und andere psychotomimetische Effekte auslösen. Opioid-Analgetika lindern nicht nur nozizeptiven Schmerz, sondern beeinflussen durch den positiven psychotropen Effekt auch psychologische und spirituellen Anteile (Wolter, 2019, S. 38). Es entsteht die Annahme, dass nur die Schmerzen im engeren Sinne therapiert werden. Dabei werden aber zusätzlich die Leiden der Patient*innen durch die stressabbauenden, antidepressiven und anxiolytischen Wirkungen minimiert. Es entsteht im lerntheoretischen Sinne eine positive Verstärkung der Opioid-Analgetika-Einnahme (Wolter, 2019, S. 38).
Die Wechselwirkung zwischen neurobiologischen Aspekten und psychologischer Lerntheorie bedingen das Entstehen einer Abhängigkeit. Der erste Schritt zur Entwicklung einer Abhängigkeit entsteht durch die positiv erlebte Wirkung eines Suchtmittels durch die operante Konditionierung. Es kann durch einen euphorischen Affekt zur positiven Verstärkung oder durch die Minderung eines als negativ erlebten Zustandes (z.B. Angsterleben) zur negativen Verstärkung kommen. Dabei wird die euphorische Wirkung der Aktivierung des Belohnungssystems zugeschrieben (Scherbaum & Bonnet, 2019, S. 3).
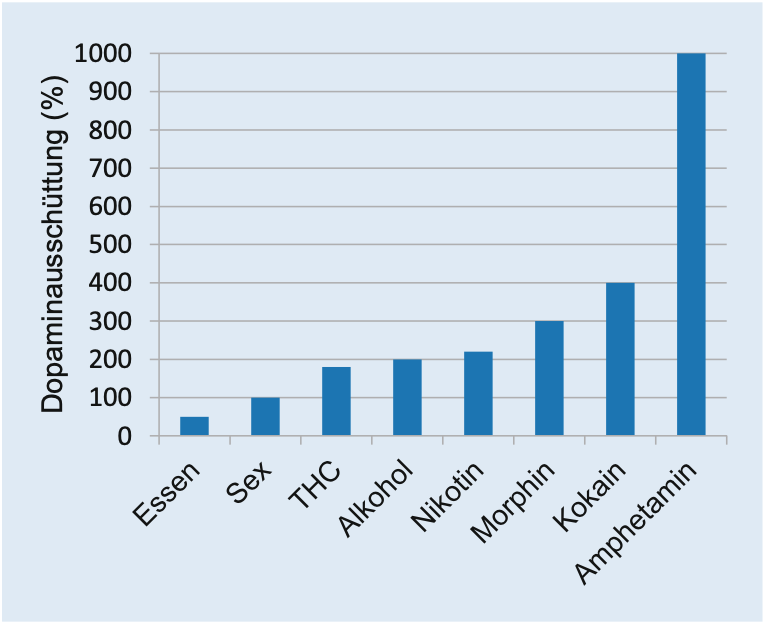
Der epidemiologische Aspekt des Analgetika-Konsums
In den letzten 20 Jahre hat besonders in den USA die Prävalenz der Abhängigkeit von Opioid-Analgetika zugenommen. In diesem Zeitraum ist sind auch die Zahlen in Deutschland gestiegen, allerdings nicht in solch einem Ausmaß wie in den USA (Scherbaum & Bonnet, 2019, S. 2). Eine Studie im Jahr 2015 der Deutschen Angestellten Krankenkasse (DAK) konnte nachweisen, dass ca. 3 Millionen Deutsche verschreibungspflichtige Medikamente missbräuchlich nutzten, um ihren Stress abzubauen oder um am Arbeitsplatz leistungsfähiger zu sein. Weitere Auswertungen aus dem Jahr 2013 zeigten, dass in Deutschland von einem großen Anteil von Selbstmedikation auszugehen sei. In den Apotheken wurden deutschlandweit 48% nicht rezeptpflichtige Arzneimittel verkauft. Von diesen waren 8% verordnet und 40% wurden als Selbstmedikation ausgehändigt (Havemann-Reinecke & Degner, 2016, S. 41). Es ist auch davon auszugehen, dass besonders bei der langfristigen Behandlung von Patienten mit Nichttumorschmerzen ein Teil einer Opioid-Abhängigkeit entwickelt. Eine Analyse der Todesursachen bei Rauschgifttoten in Deutschland weist auf die Bedeutung des Missbrauchs und der Opioid-Analgetika-Abhängigkeit hin. Ein Drogen- und Suchtbericht im Jahr 2017 zeigte, dass bei insgesamt 1333 Drogentoten in 95 Fällen (7,1%) eine Vergiftung mit Fentanyl als Todesursachen festgestellt wurde. In weiteren 20 Fällen (1,5%) konnten andere opioidhaltige Schmerzmittel zugeordnet werden (Scherbaum & Bonnet, 2019, S. 2).
Fazit
Der Missbrauch von verschreibungspflichtigen Schmerzmitteln hat in den letzten Jahren stark zugenommen und stellt ein ernstes Problem, nicht nur in Deutschland dar. Durch eine dauerhafte Einnahme von Opioiden, kann es zur Toleranzentwicklung gegenüber dem Medikament kommen. Das bedeutet, dass eine höhere Dosis benötigt wird, um eine gleiche Wirkung zu erzielen. Besonders die pharmakokinetischen und -dynamischen Eigenschaften, sowie die Verfügbarkeit bedingen das Suchtpotenzial (Scherbaum & Bonnet, 2019). Die Verschreibung von Opioiden sollte bedacht erfolgen und bei längerfristigem Gebrauch die Indikationen regelmäßig geprüft werden. Es könnten alternative Behandlungsmethoden für Schmerzen gefördert werden wie Physiotherapie, psychologische Unterstützung und alternative Medizin. Es gibt in Deutschland bereits Bestrebungen die Risiken über den Missbrauch von Schmerzmitteln aufzuklären. Weitere Maßnahmen wie verschärfte Verschreibungsrichtlinien, klare Indikationsstellungen, eine bessere Überwachung von Patient*innen die diese Medikamente erhalten, könnten sich als ebenso hilfreich erweisen.
Bildnachweis
Titelbild: https://www.pexels.com/de-de/foto/lebensmittel-hand-sucht-gesundheit-4047070/
Tabellen- und Abbildungsverzeichnis
Abbildung 1: Abbildung übernommen, Quelle: Scherbaum & Bonnet, 2019, S. 5
Tabelle 1 : Tabelle übernommen, Quelle: Havemann-Reinecke & Degner, 2016, S. 38
Literaturverzeichnis
Fricke, A. (2018). Schmerzmittelsucht stärker verbreitet als Alkoholabhängigkeit Autoimmunerkrankung als Ursache für Polyneuropathie.
Havemann-Reinecke, U., & Degner, D. (2016). Schädlicher Gebrauch und Abhängigkeit von Analgetika. DNP – Der Neurologe und Psychiater, 17(4), 38–48. https://doi.org/10.1007/s15202-016-1045-0
Scherbaum, N., & Bonnet, U. (2019). Neurobiologie der Opioidabhängigkeit. Der Anaesthesist, 68(3), 179–190. https://doi.org/10.1007/s00101-019-0557-3
Wolter, D. K. (2019). Probleme der Opioidanalgetika-Therapie aus psychiatrischer Sicht. DNP – Der Neurologe & Psychiater, 20(1), 36–45. https://doi.org/10.1007/s15202-019-2107-x







